Químico Clínico Biólogo Rosario Salazar Riojas
Especialista en Hematología. Jefe del Laboratorio de Medicina Molecular y Terapia Celular. Hospital OCA Monterrey.
Doctor Homero Zapata Chavira.
Cirujano General y de Trasplantes.
Subcoordinador del Programa de Trasplantes de Hospital OCA, Monterrey.
Doctor Óscar Flores Caloca.
Endocrinólogo Pediatra.
Presidente Médico de la Asociación de Diabetes del Estado de Nuevo León.
 En las últimas dos décadas hemos podido ser testigos de grandes progresos en el control y tratamiento de la diabetes tipo 1, desde los preparados de insulina y los sistemas de administración de la misma, hasta los avances en laboratorio que permiten y facilitan el control de la glicemia y las cetonas. La cura de este padecimiento no existe, pero los esfuerzos por encontrarla cada vez son mayores en las diferentes instituciones de salud alrededor del mundo, y esto nos brinda la esperanza de llegar a contar con tratamientos curativos, accesibles y seguros.
En las últimas dos décadas hemos podido ser testigos de grandes progresos en el control y tratamiento de la diabetes tipo 1, desde los preparados de insulina y los sistemas de administración de la misma, hasta los avances en laboratorio que permiten y facilitan el control de la glicemia y las cetonas. La cura de este padecimiento no existe, pero los esfuerzos por encontrarla cada vez son mayores en las diferentes instituciones de salud alrededor del mundo, y esto nos brinda la esperanza de llegar a contar con tratamientos curativos, accesibles y seguros.
Entre las líneas de investigación para la terapia de la diabetes tipo 1, ha habido un especial enfoque hacía el uso de la terapia celular, con el trasplante de células beta pancreáticas.
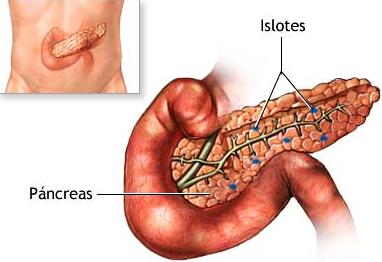
En la diabetes tipo 1, el sistema inmunológico (sistema de defensa del cuerpo) produce anticuerpos (defensas) que destruyen por error a las células beta de los islotes pancreáticos; estas células tienen la función de identificar la cantidad de azúcar (glucosa) que hay en la sangre, y, con base en esto, producen y liberan la insulina necesaria para mantener el nivel normal de glucosa en el organismo.
CÉLULAS BETA EN EL PÁNCREAS
Entre el uno y el dos por ciento del tejido del páncreas está formado por las células beta; el resto de este órgano se encarga de producir enzimas que permiten se lleve a cabo una adecuada digestión de los alimentos, así como otros procesos metabólicos. Es posible que estas acciones se realicen eficazmente, aun cuando las células beta se encuentren dañadas.
El objetivo del trasplante de células beta es reinstaurar la capacidad de una persona para producir insulina, al transferir dichas células de un individuo sin enfermedad pancreática (donador alogénico) a un paciente con diabetes.
El trasplante de islotes pancreáticos ofrece varias ventajas en comparación con el trasplante del órgano pancreático completo, como reducir la respuesta de rechazo al trasplante al reducir la inmunogenicidad que despiertan todos los componentes del órgano, lo cual implica una reducción en los requerimientos de la terapia de inmunosupresión. Otra ventaja es que la técnica de aplicación de los islotes es menos agresiva que la cirugía convencional de trasplante y finalmente, la posibilidad de criopreservar y almacenar el tejido permite el transporte entre centros distantes y ofrece tiempo para la preparación y resolución de imprevistos, así como la esperanza de poder realizar aplicaciones a gran escala en el futuro. Se estima que desde el año 2000 a la fecha se han realizado más de 500 trasplantes de islotes pancreáticos en el mundo. En nuestro país se han realizado trasplantes de páncreas con órgano completo; pero no se han reportado estudios de trasplante de islotes.
TRASPLANTE DE ISLOTES PANCREÁTICOS
El trasplante de islotes pancreáticos ha mejorado cada día gracias a los avances en los procesos de laboratorio para la obtención, preservación y procesamiento del páncreas, así como la selección de los donadores y receptores más adecuados. Para que una persona sea considerada candidato a recibir el trasplante, es necesaria una valoración precisa para definir ciertas condiciones que el paciente debe cumplir y para reducir las posibilidades de daño.
Esta valoración asegura que el individuo que requiere el tratamiento, se encuentra en adecuadas condiciones de recibirlo y, sobre todo, que dicho tratamiento le es útil para su condición. Los criterios clínicos y bioquímicos que deben tomarse en cuenta son la edad, el diagnóstico de diabetes de difícil control, la presencia de hipoglicemias severas y difíciles de detectar, la ausencia de enfermedades sanguíneas o crónicas independientes de la diabetes, entre otras.
Al considerarse candidato, el paciente podrá aspirar al tratamiento al ingresar a una lista de espera dentro de un protocolo de investigación médica, debido a que ac-tualmente dicho tratamiento se encuentra aún en fase experimental.
Para la realización de un trasplante de células beta se requiere un laboratorio especializado en terapia celular, que cumpla con los principios y directrices de las buenas prácticas de manufactura (cGMP), para reducir al mínimo el riesgo de errores en el producto que se trasplantará. El proceso es complejo y requiere de un equipo multidisciplinario de especialistas con formación específica en las áreas de endocrinología, nefrología, radiología, cirugía, enfermería, químicos, biólogos, técnicos de laboratorio y personal de limpieza capacitado para mantener la esterilidad de las áreas.
MIEMBROS DEL EQUIPO Y SUS FUNCIONES
El endocrinólogo lleva a cabo el control de la función endocrina pre y pos trasplante, así como la valoración del paciente para tomar la decisión de inclusión al tratamiento; el nefrólogo lleva a cabo el control de la terapia inmunosupresora; el cirujano deberá contar con el entrenamiento para la procuración y preservación del órgano; para el proceso de aislamiento se requiere de químicos con experiencia en procedimientos de laboratorio de trasplante celular, biólogos para el cultivo celular y técnicos de laboratorio especializados en criopreservación, viabilidad celular y control de calidad.
Al momento de reportarse la posibilidad de tener un donador de órgano, se pone en aviso al equipo para iniciar la asignación al receptor más adecuado de la lista de espera, y el cirujano se encarga de realizar la procuración del órgano, así como de la entrega del mismo al laboratorio. Ya en éste, se procede a realizar la separación de los islotes con el uso de enzimas y filtrado, mediante un delicado proceso que dura aproximadamente 12 horas.
Posteriormente se utilizan incubadoras para estabilizar los islotes por 24-72 horas. Pasado este proceso, el tejido es entregado al cirujano para su aplicación median-te la infusión de las células hacía el hígado, guiado por especialistas en radiología.
CUIDADOS POS TRASPLANTE
Después del trasplante, es muy importante mantener niveles de glucosa dentro de un rango normal, evitando elevaciones de la misma, las cuales tienen un efecto de toxicidad y pueden destruir a las nuevas células. Para esto es necesaria la aplicación de dosis de insulina inmedia-tamente después del trasplante, la cual se retira gradual-mente mientras se permite a las nuevas células iniciar su función. Además, se requiere de un monitoreo muy estricto, el cual se puede lograr con nuevos monitores de glucosa continuos que ya se encuentran en el mercado.
Como en cualquier otro trasplante de órgano, estos pacientes deberán utilizar inmunosupresores de por vida para evitar el rechazo y destrucción de las nuevas células. A veces estas drogas inmunosupresoras tienen efectos secundarios y pueden dañar las delicadas células trasplantadas, por lo que se están realizando estudios con nuevos inmunosupresores que sean menos tóxicos para el paciente y para las células trasplantadas.
Algunas de las complicaciones del trasplante de islotes pancreáticos son la lesión del hígado, infecciones, problemas de coagulación (sangrados, obstrucción por trombos), deterioro de la enfermedad renal (si ya se presentaba) e hipertensión arterial.
Los investigadores del instituto Nacional de Investigación de la Diabetes en Miami, Florida, Estados Unidos, han demostrado que las células pueden funcionar total o parcialmente por un periodo de 11 años, durante el cual llegan a obtener un buen control de su padecimiento, con la ayuda de pequeñas cantidades de insulina y medicamentos inmunosupresores para evitar el rechazo. La mayoría de los pacientes refiere no presentar episodios de hipoglicemia.
Un estudio multicéntrico realizado en 2006 demostró buenos resultados de esta terapia, con las limitantes de no contar con los suficientes islotes de células para todos los pacientes y, que por no ser un trasplante autólogo, el paciente requiere de terapia inmunosupresora de por vida. Sin embargo, las investigaciones siguen con mucho entusiasmo, y no hay que perder la esperanza, pues este tipo de tratamiento crece y se desarrolla a pasos gigantescos y podría ser un arma muy útil para todas las personas que padecen esta enfermedad.