Doctora Diana Vanesa Toledano Cuevas
Médica Radio-Oncóloga
Departamento de Radioterapia
Instituto Nacional de Cancerología-México
Doctora Aída Mota García
Subdirectora del Servicio de Radioterapia
Departamento de Radioterapia
Instituto Nacional de Cancerología-México
A finales del siglo XIX, unos pocos descubrimientos, pero de suma importancia, cambiaron las posibilidades diagnósticas y terapéuticas en medicina, particularmente en la oncología.
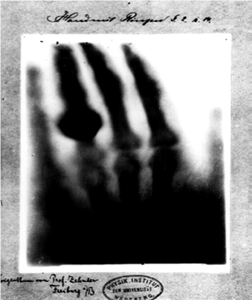
El 8 de noviembre de 1895, Wilhelm Conrad Röentgen trabajaba en el tubo de vacío de William Crookes1, cuando de pronto se dio cuenta de que las sombras de los huesos de los dedos de su esposa y el anillo en su dedo aparecieron en una placa fotográfica (Figura 1). Este se considera el descubrimiento de los Rayos X, y el comienzo de la Historia de la Radiación.

En marzo de 1896, Henry Becquerel descubrió el fenómeno de la radiactividad del uranio2, y en 1898 Marie y Pierre Curie descubrieron el radio y el polonio3. (Figura 2).

De hecho, sólo dos meses después del descubrimiento de los Rayos X; es decir, el 1 de enero de 1896, Emil Grubbé, un estudiante de medicina (Figura 3), usó rayos X para tratar a una paciente con cáncer de mama ulcerado.4

La primera aplicación clínica de sustancias radiactivas fue en 1899, cuando Tage Sjöergren, en Suecia, reportó un caso clínico de un tumor de piel curado con el empleo de una fuente radiactiva.5
GRANDES CAMBIOS
Ha pasado más de un siglo desde el descubrimiento de los Rayos X y el de la radiactividad natural, y el campo de la Radiooncología ha registrado enormes cambios, debido al uso de tecnología y sistemas extraordinariamente complejos.
El primer acelerador lineal diseñado para radioterapia fue desarrollado por D.W Fry en 1948.6 y el advenimiento de las unidades de Cobalto 60 ofreció oportunidades para nuevos tratamientos en la década de los años cincuenta. (Figuras 4 y 5).

La radioterapia ha evolucionado con los avances científicos y tecnológicos, tanto en el campo de la Física Médica, la Radiobiología y las computadoras, lo cual ha permitido mejorar los equipos de tratamiento, así como la precisión y calidad de los tratamientos.

En 1970, con la introducción de la Tomografía Computarizada (TC) y la Resonancia Magnética Nuclear (RMN) a finales de los años setenta (Figura 6),7 la planeación de los tratamientos en Radiooncología se benefició enormemente, pues se pudo determinar el tamaño y localización de los tumores, y los haces de radiación pueden ser dirigidos para maximizar la dosis al tumor y minimizar la dosis de radiación a los tejidos sanos circundantes.
A principios de la década de 1980, la Radioterapia de Intensidad Modulada (IMRT por sus siglas en inglés), permitió al radio-oncólogo brindar un tratamiento con una mejor distribución de la dosis, usando múltiples haces de radiación8.

El uso del colimador multihojas9, controlado por computadoras permitió modular la intensidad de un gran número de haces, lo cual genera un complejo plan tridimensional que conforma la anatomía del paciente, permitiendo brindar una dosis más alta al tumor, sin incrementar los efectos adversos en el tejido normal adyacente.
LA RADIOTERAPIA: TRES PERÍODOS
Podemos dividir la historia de la radioterapia en tres periodos: La era del Kilovoltaje (1900-1939), cuando solo tumores radiosensibles y superficiales podían ser controlados; la era del Megavoltaje (1950-1995), donde los aceleradores y la unidades de cobalto 60 podían brindar dosis altas de radiación en todas las partes del organismo.
Desde entonces, la radioterapia ha jugado un rol curativo y paliativo en el tratamiento de los diferentes tipos de tumores. La Radioterapia asistida por tomografía (1995-2013) provee ahora la capacidad de optimizar la distribución de la dosis tridimensionalmente. La Radioterapia de Intensidad Modulada (IMRT) permite aumentar la dosis al tumor y disminuir la dosis a los tejidos sanos. La radioterapia guiada por imagen permite tratar blancos en movimiento (pulmón, hígado, etcétera). La radioterapia estereotáctica inicialmente se brindó para tumores cerebrales y ahora se utiliza para tumores extracraneales, permitiendo una exactitud milimétrica. El siguiente período es la Hadronterapia con protones y el uso de técnicas con iones carbón y helio.
TRES PILARES DEL TRATAMIENTO
La radioterapia y la cirugía, junto con la quimioterapia, son los tres pilares para el tratamiento multidisciplinario de los pacientes con cáncer.
Se conoce que dos tercios de todos los pacientes con cáncer recibirán radioterapia en algún punto de su enfermedad10, por lo que es muy importante que continúen los avances tecnológicos. El propósito de la administración de la radioterapia varía de acuerdo con la enfermedad del paciente (Tabla 1)11.
| Tabla 1 |
Propósito de la administración de la RadioterapiaTratamiento definitivo: Se prescribe como modalidad de tratamiento primario con o sin quimioterapia, para el tratamiento del cáncer, con un intento CURATIVO.Tratamiento Neoadyuvante: Se prescribe antes del tratamiento definitivo, usualmente cirugía, en pacientes con enfermedad local, para mejorar la posibilidad y éxito de la resecciónTratamiento Adyuvante: Se prescribe después del tratamiento definitivo (cirugía o quimioterapia) para mejorar el control local.Tratamiento profiláctico: Se prescribe para tratar áreas de alto riesgo a pacientes asintomáticos, para prevenir el crecimiento tumoral.Control: Prescrito para limitar el crecimiento de células cancerosas y extender el periodo libre de síntomas en el paciente.Paliativo: Tratamiento no curativo para aliviar el dolor y sufrimiento (ej. sangrado, obstrucción de la vía aérea, compromiso neurológico), cuando la enfermedad se encuentra en un estado en donde ya no es posible llevar a la curación.
Existen dos tipos de radiación ionizante: la que se produce por radiación electromagnética, como los rayos X (fotones), por los aceleradores lineales y los rayos gamma, emitida por una fuente (cobalto-60, cesio-137, iridio-192), y la radiación de partículas, la cual consiste en partículas tales como las alfas, beta, electrones, neutrones, y protones11.
MODALIDADES DE TRATAMIENTO
La radioterapia se brinda a través de tres modalidades: Radioterapia externa, Braquiterapia o Radioinmunoterapia.
En la Radioterapia Externa, la radiación se produce en forma de rayos X de alta energía, en equipos con unidades de cobalto 60 y los aceleradores lineales que utilizan ondas electromagnéticas de alta frecuencia.
La Radioterapia de Intensidad Modulada, como su nombre lo dice, permite modular la intensidad de cada haz de radiación, así que cada campo de tratamiento puede tener múltiples áreas de alta o baja intensidad.
La Radioterapia Guiada por Imagen, al igual que la IMRT, es una poderosa herramienta para el tratamiento del cáncer, debido a que la efectividad global del tratamiento se puede ver limitada por el movimiento de los órganos o debido a errores en el posicionamiento del paciente. La Radioterapia Guiada por Imagen utiliza los avances tecnológicos desarrollados en los diez últimos años, para incorporar imágenes sofisticadas a los aceleradores lineales, permitiendo considerar la cuarta dimensión para la planeación de los tratamientos, como los movimientos respiratorios durante el tratamiento.
La Braquiterapia involucra la colocación temporal o permanente de fuentes radiactivas seleccionadas, directamente en las cavidades del cuerpo (intracavitaria), en el tejido (intersticial), en un conducto (intraluminal), o en la superficie de un tejido (placa). La braquiterapia de baja y alta tasa de dosis se utiliza para tratar un gran número de cánceres incluso los ginecológicos, mama, pulmón, esófago, próstata, cánceres de cabeza y cuello, melanoma y otros. La braquiterapia se puede utilizar como tratamiento primario o se puede combinar con radioterapia externa, con intento curativo o paliativo.
La Radioterapia intraoperatoria utiliza una sola dosis, larga fracción de radiación administrada a un tumor expuesto o al lecho tumoral durante el procedimiento quirúrgico. La radioterapia intraoperatoria (IORT) utiliza electrones de alta energía de un acelerador portable “mini-acelerador” y provee un tratamiento agresivo al lecho tumoral durante la cirugía, lo cual permite la reducción de dosis postoperatoria de radioterapia y permite el escalamiento de la dosis, si es necesario. Es típicamente usada en el tratamiento de tumores gastrointestinales, ginecológicos, genitourinarios, y en cáncer de mama.
UNIDADES O CENTROS DE RADIOTERAPIA
El tratamiento de un tumor mediante radiaciones ionizantes es un proceso continuo con etapas bien diferenciadas. Éstas incluyen el diagnóstico y la localización del tumor, la decisión sobre la estrategia de tratamiento, la planificación y el cálculo de dosis absorbida; la administración del tratamiento, la verificación de la dosis impartida, y la evaluación de resultados a corto y a largo plazo.
En el tratamiento de los pacientes el radio-oncólogo prescribe un régimen para la curación o paliación de la enfermedad, a la vez que intenta minimizar las complicaciones originadas por la irradiación de tejidos normales.
REQUISITOS MÍNIMOS EN RADIOTERAPIA
Hay un conjunto de requisitos mínimos que toda institución oncológica debe satisfacer para alcanzar un nivel aceptable de calidad. Mientras es cierto que cada institución debe tomar sus propias decisiones en términos de personal, equipo, procedimientos y políticas, hay unos requerimientos básicos por debajo de los cuales ninguna institución debería considerarse aceptable.
Estos requisitos mínimos deben considerar la disponibilidad de instalaciones y equipos adecuados, incluso unidades de tratamiento y producción de imágenes, equipos medidores de radiación, sistemas de planificación de tratamiento, y niveles de personal profesional calificado.
El diseño y la construcción de un centro de radioterapia deben basarse en el cumplimiento de regulaciones nacionales o internacionales para las licencias de emplazamiento y de operación de las instalaciones. Los detalles de diseño y construcción deberían preferentemente ser supervisados por un físico médico calificado, familiarizado con las técnicas de tratamiento que se emplearán en el centro (Tabla 2)12.
| Tabla 2 |
Personal a cargo del paciente en tratamiento con radioterapia y funcionesRadio-oncólogoResponsable del tratamiento del paciente:
a) Tiene a su cargo la consulta, la prescripción de la dosis.
b) Evaluación del paciente durante el tratamiento.
c) Evaluación al finalizar el tratamiento.
d) Seguridad del paciente durante el tratamiento.
e) Seguimiento del paciente.Físico Médicoa) Calibración de equipo de radioterapia. El físico médico es responsable de la calibración de todas las unidades de tratamiento y la verificación de la actividad de las fuentes radioactivas, de acuerdo con los protocolos adoptados.
b) Especificaciones de los equipos de radioterapia. El físico médico ayuda a definir las especificaciones de compra de unidades de tratamiento, simuladores, sistemas de imágenes y Sistemas de planificación de tratamiento.
c) Pruebas de aceptación. El físico médico es el responsable de la aceptación de los equipos después de su instalación o reparación, aun cuando haya sido el fabricante quien realice las mediciones.
d) Establecimiento de procedimientos de cálculo dosimétricos.
e) Planificación de tratamientos.Técnico en Radioterapiaa) Suministra el tratamiento al paciente, de acuerdo con la prescripción clínica y la planificación del tratamiento.
b) Mantiene el expediente del paciente en lo relativo a su tratamiento.
c) Observa la evolución clínica del paciente, detecta signos tempranos de complicaciones y decide cuándo un tratamiento debe ser pospuesto hasta consultar con el radio-oncólogo.
d) Provee cuidado al paciente durante su tratamiento.
e) Participa en el seguimiento de los pacientes tras la finalización del tratamiento.
f) Colabora en la preparación del expediente de tratamiento del paciente.
CONCLUSIONES
El cáncer sigue siendo una de las principales causas de muerte en el mundo. La Agencia Internacional para la Investigación en Cáncer (IARC) estima que 7.6 millones de muertes en el mundo serán a consecuencia del cáncer, con 12.7 millones de nuevos casos por año. Un importante número de estos casos serán diagnosticados en países en vías de desarrollo.13
En un futuro, la radiooncología continuará siendo una pieza clave para el manejo y curación de los pacientes con cáncer. Con la optimización de la tecnología se puede aumentar la supervivencia y calidad de vida de los pacientes con cáncer.
Actualmente, la radiooncología explora la interacción de la radiación con los tejidos, para promover la muerte de células tumorales, mientras se minimiza el daño a los tejidos normales circundantes, al incrementar los resultados clínicos en los tratamientos, minimizando la toxicidad relacionada con estos, lo cual se ha convertido en una prioridad, con la implementación de nuevas técnicas de tratamiento.
La radiación también se ha comenzado a brindar en combinación con terapias de blancos moleculares, con el objetivo de mejorar el índice terapéutico de los tratamientos con radioterapia.
Sin embargo, aún quedan muchas preguntas sin contestar en el campo de la oncología, pero gracias a los avances en tecnología y técnicas de radioterapia, continuará mejorando la calidad de vida y supervivencia de los pacientes con cáncer, como lo han venido haciendo desde hace más de 100 años.
Bibliografía.
- Roentgen WC: Uber eine neue Art von Strahlen. Sitzgsber Physik-Med Ges Wuerzburg 1895; 137:132-141.
- Becquerel H: Emission of the new radiations by metallic uranium. CR Acad Sci 1896; 122:1086-1088.
- Curie P, Curie MS: Sur une substance nouvelle radioactive, contenue dans la pechblende. CR Acad Sci 1898; 127:175-178.
- Grubbé, E.H. priority in the terapeutic use of X-rays.Rdiol.21,156-162( 1993).
- Halperin EC,Schmidt-Ullrich RK,Perez CA,et al.Overview and basic science of radiation oncology.In: Perez CA,Brady LW,Halperin EC,Schmidt-Ullrich RK, eds: Principles and Practice of Radiation Oncology.Ed4:philadelphia,PA:Lippincott Williams and Wilkins:2004:1-95.
- Fry,D.W,et al. A traveling wave liner accelerator for electrons. Nature, 160,351(1947).
- Mansfield,P.C.progress in n.m.r zeugmatography imaging.Philos.Trans.R.Soc.Lond.B Biol.Sci.289,483-487.
- Burman, C.et al. Planning, delivery, and quality assurance of intensity-modulated Radiotherapy using dynamic multileaf collimator: a strategy for large-scale implemwntation for the treatment ofcarcinoma of the prostate. Int.J.Radiat.Oncol.Biol.Phys.39,863-873(1997)
- LoSasso,T, et al. The use of multi-leaf collimator for conformal Radiotherapy of carcinomas of the prostate and nasopharynx.Int.J.Radiat.Oncol.Biol.Phys.25,161-170(1993)
- Ma C. Practice of Radiation Oncology. IN: Bruner D W,Haas ML,Grosselin-Acomb TK,eds. Manual for Radiation Oncology Nursing practice and education. Ed 3.Pittsburgh,PA: Oncology nursing Society:2005:12-18.
- William P.et al. The state of the art in Radiotherapy. Seminars in Oncology Nursing,22(4),212-220.(2006)
- IAEA-TECDOC-1151 .Aspectos físicos de la garantía de calidad en radioterapia: Protocolo de control de calidad.
- Rajamanickam B, et al. Cancer and Radiation Therapy : Currente Advances and future Directions. Int.J.Med.Sci.2012,9(2012).